El histórico procedimiento se realizó en Barcelona. La paciente sufría una grave necrosis facial y recibió el rostro de una persona que murió bajo el régimen de prestación de ayuda para morir, en un nuevo avance de la medicina trasplantológica.
Un nuevo hito médico fue alcanzado en Barcelona, España, donde una mujer fue sometida al primer trasplante de cara del mundo con un donante fallecido por eutanasia. La intervención se realizó en el Hospital Vall d’Hebron, el mismo centro donde se concretó la primera cirugía de este tipo en la historia.
El centro médico informó el lunes que la paciente padecía una necrosis severa del tejido facial producto de una infección bacteriana y requería un trasplante facial de tipo I, que comprende la zona central del rostro. El procedimiento permitió reemplazar las áreas dañadas con tejidos provenientes de una persona fallecida bajo el régimen de PRAM (Prestación de Ayuda para Morir).
Sobre la singularidad del caso, la doctora Elisabeth Navas, coordinadora médica de Donación y Trasplantes del hospital, destacó la actitud de la donante, a quien calificó como poseedora de “un grado de madurez que deja sin palabras”, al haber decidido ofrecer una segunda oportunidad de vida a otra persona.
Cómo fue la compleja intervención
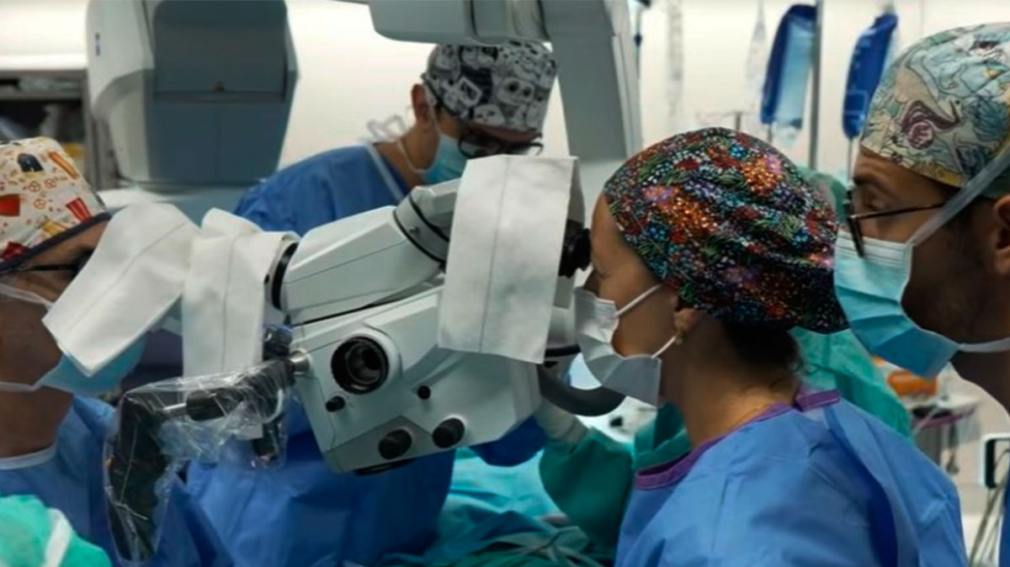
El doctor Joan-Pere Barret, jefe del Servicio de Cirugía Plástica y Quemados del Hospital Universitario Vall d’Hebron, explicó que los trasplantes de cara se indican cuando las lesiones faciales no pueden resolverse con técnicas reconstructivas convencionales.
La cirugía implica la implantación de piel, tejido adiposo, musculatura facial, nervios periféricos y estructuras óseas, que deben ser reconectadas mediante procedimientos de microcirugía altamente especializados y con una disposición tridimensional de gran complejidad.
“El objetivo es reconstruir un rostro funcional, con capacidad de movimiento, sensibilidad y expresión, que permita al paciente recuperar las funciones vitales y la interacción social”, señaló el especialista.
Para avanzar con la operación, donante y receptor deben coincidir en sexo, grupo sanguíneo y proporciones craneales. Además, una persona de confianza del receptor es entrevistada por equipos de trabajo social, psiquiatría y psicología, que actúan como nexo con el personal médico.
Una vez autorizada la intervención por las autoridades sanitarias, el donante es sometido a tomografías computarizadas que permiten crear un modelo digital 3D del rostro. Con esa información se elabora una máscara de silicona semirrígida y guías de corte óseo, herramientas clave para la precisión quirúrgica.